下垂体は頭蓋底の真ん中、丁度眼の奥にあるトルコ鞍というポケットのような入れ物に入っている豆粒のような組織です (図)。
乳中分泌を刺激するプロラクチン、副腎皮質刺激ホルモン、成長因子、甲状腺、性腺刺激ホルモンなどの生体の維持に欠かせない大事なホルモン分泌の制御を行っています。
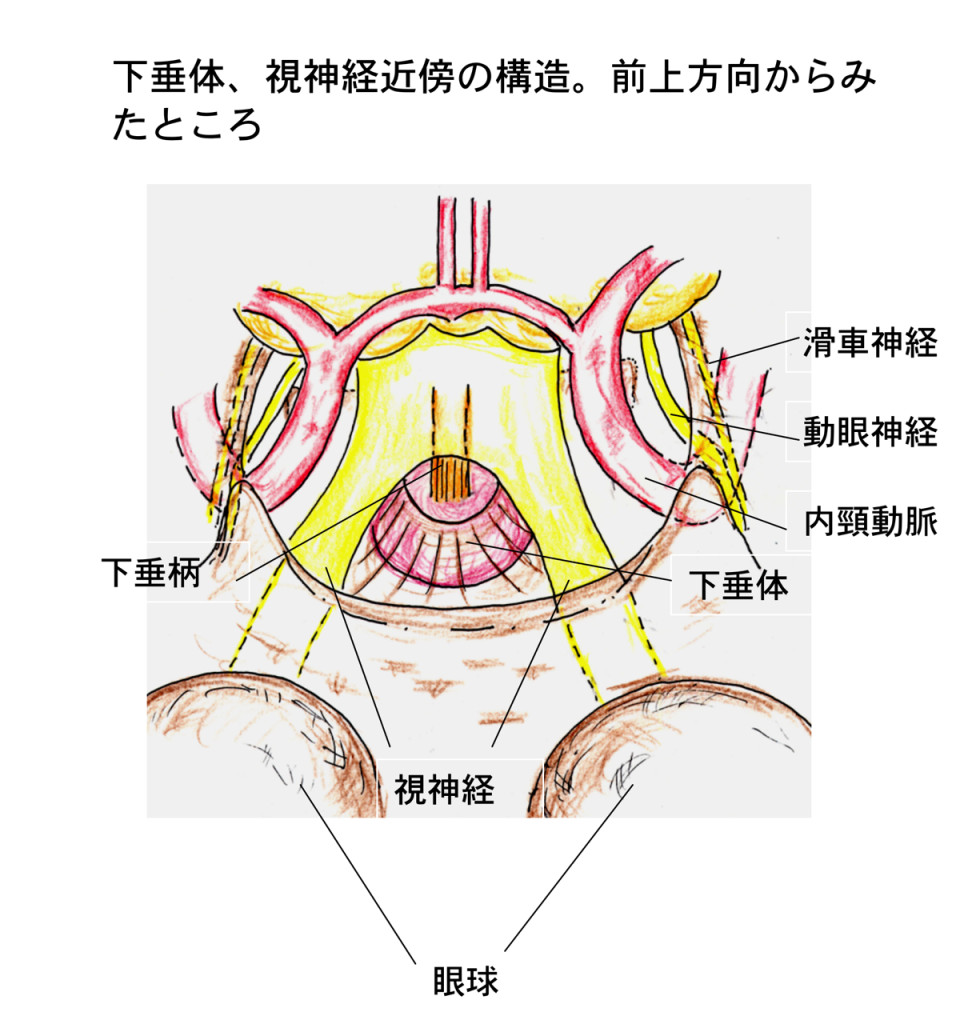
下垂体は前葉と後葉に分かれていて、視床下部という更に中枢の制御組織と細いひも状の組織(下垂体柄)により連絡しています。上方には視神経・視交叉が接していて、外側には海綿静脈洞という静脈血を沢山含んだ組織があります。
海綿静脈洞の中には、大脳に血液を送っている内頸動脈があり、また、動眼、滑車、外転神経という眼球を動かしたり、瞼をあけたり、瞳の大きさを調節する働きのある神経が含まれています。また、下垂体を入れているトルコ鞍という骨は、鼻の出張所の内、最も奥にある蝶形骨洞という副鼻腔と接しています。
下垂体腺腫は良性の腫瘍で、正常下垂体を圧迫しながらゆっくりと大きくなります。脳腫瘍の内15%くらいと頻度の高い腫瘍です。プロラクチン、副腎皮質刺激ホルモン、成長因子などのホルモン産生腫瘍とホルモンを産生しない腫瘍があります。症状や画像診断で下垂体腺腫と似ている腫瘍には鞍結節髄膜腫、ラトケ嚢胞、頭蓋咽頭腫などがあります。症状経過や、精密なMRIにより鑑別が可能です。
ホルモンを産生しない下垂体腺腫の場合、眼が見えにくくなることを自覚して受診することが多く、典型的には外側の視野(耳側半盲といいます)が欠けます。
また、腫瘍の中に出血したりすると(下垂体卒中といいます)頭痛を訴え、視野障害が悪化し、視力も低下したり、眼球の動きがうまくいかなくなり、複視を訴えます。正常下垂体の機能低下のために、脱力感を訴える方もいます。
プロラクチン産生腫瘍では、女性では無月経、また、妊娠していないのに乳汁分泌を自覚します。男性では、性欲低下を訴えます。成長因子産生腫瘍では、結合組織の肥大による末端肥大症となります。副腎皮質刺激ホルモン産生腫瘍では ステロイド過剰産生のために、クッシング病という中心性体幹肥満となり、高血圧を伴います。
下垂体腺腫では、通常、経鼻的に蝶形骨洞を経由して腫瘍摘出術を行います。最近では内視鏡を使用して広い視野での摘出術が可能になりました。また、2008年より腫瘍被膜の境界面を利用して正常下垂体との剥離を行っています。
この 10年間で 95例の手術を行っています。正常下垂体の機能を温存して、腫瘍を全摘出するのが目標です。下垂体腺腫摘出術では正常下垂体機能の低下の可能性があります、術前後の十分な副腎皮質ホルモンの投与は必須です。また、術後に腎尿細管再吸収ホルモン (ADH)の低下により、尿の濃縮力がなくなり、薄い尿が沢山でること(尿崩症)があります。
通常1-2週間でおさまりますが、この間ホルモンを点滴や鼻のスプレーにより補う必要があります。また、長期的に下垂体機能低下が続くときは、副腎皮質ホルモンと甲状腺ホルモンを補う必要があります。また、髄液漏が起きることがあり、状態により、腰椎ドレナージや再手術による閉鎖手術が必要になることがあります。
プロラクチン産生腫瘍ではパーロデルやカバサールなどの薬物治療がまず行われます。プロラクチンの値が抑制され、これに伴い数ヶ月かかる場合もありますが腫瘍も縮小します。若い女性で腫瘍が比較的小さく全摘出可能な場合、手術を選択することもあります。成長因子産生腫瘍では手術による全摘出が望まれます。
成長因子、ソマトメジンという成長因子による結合組織細胞に直接働くホルモンが正常化することで、高血圧、糖尿病、高脂血症、心肥大などが予防できます。海綿静脈洞に深く浸潤している場合、全部とれないことがあります。この場合カバサールの服用やサンドスタチン注射により成長因子の値を抑制します。
薬物治療が不十分あるいは長期に渡る場合、ガンマナイフなどの定位放射線による成長因子の抑制治療が行われます。副腎皮質刺激ホルモン産生腫瘍でも腫瘍摘出によるホルモン抑制が望まれます。ただ、この腫瘍は浸潤傾向が強く、すべての腫瘍を取り除くことが難しいことがあり、その場合再手術、あるいは副腎摘出などが行われます。